O Superior Tribunal de Justiça determinou que as operadoras de planos de saúde podem ser obrigadas a fornecer o sistema conhecido como “bomba de insulina” para pacientes com diabetes, doença causada pela produção insuficiente ou má absorção deste hormônio. Os ministros da 2ª Seção também determinaram os critérios para este atendimento ser realizado.
Este julgamento é importante porque deverá ser obedecido por todas as instâncias inferiores do Judiciário. Além disso, de acordo com a Sociedade Brasileira de Diabetes (SBD), cerca de 20 milhões de pessoas possuem a doença no país, o que representa 6,9% da população nacional.
Prevaleceu o entendimento de que as mudanças trazidas pela Lei do Rol da Agência Nacional de Saúde Suplementar – ANS (nº 14.454, de 2022) se aplicam aos contratos vigentes antes de sua publicação. A norma fixou que esse rol, contendo os tratamentos que as operadoras de saúde são obrigadas a fornecer, não é taxativo. Outros tratamentos podem ter cobertura obrigatória.
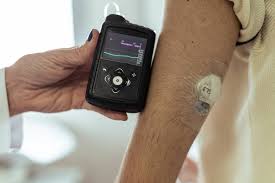
É o caso da bomba de insulina, que não está na lista da ANS. Trata-se de um aparelho eletrônico que fica conectado ao corpo do paciente, liberando a medicação de forma contínua ao longo de 24 horas. Cada uma custa em média R$ 20 mil. Por receber um elevado número de ações judiciais sobre o assunto, o STJ decidiu resolver a questão por meio de recurso repetitivo.
Conforme o voto do relator, ministro Ricardo Villas Bôas Cueva, a bomba de insulina não se enquadra nas exceções à cobertura dos planos de saúde, que é regulada pelo artigo 10 da Lei nº 9.656/98. As operadoras argumentavam que o instrumento se enquadrava na categoria de medicamento para tratamento domiciliar, prevista no inciso VI, para não terem que fornecer (Tema 1316).
Por unanimidade, a 2ª Seção então estabeleceu que o Judiciário poderá obrigar o plano a custear o tratamento, contanto que sejam obedecidos alguns critérios estabelecidos pelo Supremo Tribunal Federal. Eles incluem: prescrição médica; inexistência de negativa expressa da ANS para cobertura do tratamento; ausência de alternativa terapêutica adequada autorizada; comprovação de eficácia e de segurança por critérios da medicina baseada em evidência; e registro na Anvisa – Agência Nacional de Vigilância Sanitária (ADI 7265).
No caso da bomba de insulina, há requisitos que não precisam ser avaliados pelos juízes, como a comprovação científica e aprovação pela Anvisa, porque isso já foi cumprido. Devem ser analisados caso a caso, especialmente a verificação de prova de prévio requerimento à operadora de saúde com resposta negativa e a demora excessiva ou omissão na autorização do tratamento, segundo a tese apresentada pelo ministro. Como os casos concretos julgados pelo STJ não atendiam a esses critérios, deverão ser reanalisados na segunda instância.
A decisão do STJ não vai ameaçar a saúde financeira das empresas, como as operadoras irão alegar. A decisão não vai gerar um custo a ponto de colocar em risco o equilíbrio econômico-financeiro das operadoras.
Embora a decisão se restrinja às bombas de insulina, é possível que o fundamento e os critérios adotados para o julgamento poderão ser replicados pelos tribunais para julgar o fornecimento de outros dispositivos e tratamentos.




Um comentário
Já não era em tempo essa atenção aos dependentes de insulina. O poder judiciário, precisa ser mais ágil para com essa faixa da populaçao que precisa do tratamento adequado e já disponível.